PROJECTE DE PREVENCIÓ DINCIDENTS A CIRURGIA: PROCEDIMENT CORRECTE DEL LLOC CORRECTE
Aquest projecte, junt amb Prevenció de la infecció de lespai quirúrgic en cirurgia colorectal, Prevenció de caigudes de pacients ingressats i Projecte de pràctiques segures en lavaluació anestèsica preoperatòria, es tracta dun projecte col·laboratiu.
1. JUSTIFICACIÓ I OBJECTIUS
1.1. Justificació
Es defineix cirurgia errònia (wrong site surgery) com aquella que es produeix en el pacient, procediment o lloc incorrecte del cos (inclou errors de lateralitat i destructura). En anglès wrong site, wrong procedure, wrong patient surgery.
Tot i la sofisticació de la cirurgia en les últimes dècades, un problema tan bàsic com la cirurgia errònia es continua produint a tot el món. La seva incidència és reduïda però pot ser catastròfica per la persona afectada. Una de les característiques més destacables daquest tipus desdeveniment advers, és la elevada evitabilitat de lerror. La càrrega social i judicial que pot suposar el reconeixement daquest esdeveniment advers evitable, implica dificultat en la detecció de casos i coneixement de la incidència exacta.
Daquesta manera, la incidència de cirurgia errònia és més elevada del que es pugui valorar en una primera impressió, doncs molts dels casos no es detecten, en especial si no ocasionen danys o aquests són mínims (Seiden and Barach 2006). Les conseqüències de la cirurgia errònia poden resultar en una prolongació de lhospitalització, increment de dolor fins a lesions severes i fins i tot la mort.
Una de les principals barreres per a la seva reducció és la baixa incidència que ocasiona que en general els sanitaris es considerin immunes a aquest tipus derrors fins que es veuen involucrats en un dells (Seiden 2006).
Al 2003 es va publicar un estudi clàssic sobre la freqüència daparició daquest tipus desdeveniment advers mitjançant la realització d una enquesta confidencial als 1560 membres actius de la Societat Americana de Cirurgians de la mà (percentatge de resposta 67%). Daquest col·lectiu 217 cirurgians (21%) reconeixien com a mínim un error de lateralitat al llarg de la seva experiència professional. Tenint en consideració que es practicaven 6.700.000 intervencions, 242 es van realitzar en el lloc no adequat, el que suposava una freqüència daparició del 1/27.686 (0,0036%). Els llocs més freqüentment afectats per errors de lateralitat van ser dits, mans i canells. (Meinberg 2003).
Un 60% dels esdeveniments adversos declarats a la Joint Comission on the Acrediation of Healthcare Organizations (JCAHO) tenen com a una de les causes els problemes de comunicació entre professionals (JCAHO 2003). Diversos autors han descrit els problemes de comunicació com a una causa freqüent de la presentació daquest tipus desdeveniment advers. En un estudi realitzat durant un període de 3 mesos es van detectar 421 errors de comunicació. Un terç dels errors de comunicació que es produeixen a la sala doperacions tenen com a resultat ineficiència i tensió en lequip de treball. (Lingard et al 2004).
Alguns estudis realitzats inclouen la falta o incorrecta identificació del pacient i/o la manca o incorrecta implementació del consentiment informat com a errors majors i cirurgia errònia. ((Zohar 2007 i Shah 2004), per altra banda, altres autors ho comptabilitzen com a incident sense dany (near miss) ( (Clarke, Johnston et al. 2007)).
La especialitat que mes freqüentment ha aportat casos de cirurgia en lloc erroni és la cirurgia ortopèdica (41%), seguida per la cirurgia general (20%), neurocirurgia (14%), urologia (11%) i maxilofacial, cardiovascular, otorrinolaringologia i oftalmologia (14%) (JCAHO. Sentinel Event Alert. December 5, 2001;24).
Factors associats:
Els factors de risc que sassocien amb un increment daquests esdeveniments adversos són (JCAHO. Sentinel Event Alert. December 5, 2001;24):
- Cirurgia durgències
- Pressió inusual de temps per començar o finalitzar un procediment.
- Participació de múltiples cirurgians o múltiples procediments durant un únic acte quirúrgic.
1.2 Objectius de la proposta
General
- Implantar un protocol per a la prevenció de la cirurgia en lloc erroni i avaluar-ne el compliment en els hospitals daguts públics i privats de Catalunya.
Específics
- Avaluar lacceptació i laplicabilitat del protocol en els centres i determinar les estratègies locals utilitzades per a la implantació.
- Determinar el grau de compliment general de les mesures establertes i de cadascun dels moments definits en el protocol amb la finalitat didentificar àrees del procés assistencial susceptibles de redisseny i daplicació de millores per garantir la cirurgia en lloc correcte.
- Promoure una línia de treball conjunta entre hospitals a través dels nuclis de gestió de seguretat clínica per facilitar l intercanvi de lliçons apreses, identificació de barreres i establiment de punts de millora per tal dassegurar una continuïtat en laplicació estratègies de millora de la seguretat en la prevenció de la cirurgia en el lloc erroni.
2. FASES DE LESTUDI/INTERVENCIÓ
Lorientació principal del projecte va dirigida a fomentar la cultura de seguretat del procés quirúrgic, concretament en la prevenció de la cirurgia en el pacient, procediment i lloc incorrecte del cos.
Professionals participants:
Els participants seran tots aquells professionals que tinguin un contacte directe amb el pacient i per tant les seves accions siguin considerades de risc de realització de cirurgia en lloc erroni. Els professionals claus en la realització daquest projecte son els cirurgians que desenvolupen les especialitats de mes risc de cirurgia en lloc erroni, tal i com descriu la literatura serien els traumatòlegs, uròlegs, otorrinolaringòlegs, oftalmòlegs i totes les demes especialitats. També estan inclosos els anestesiòlegs, les infermeres de làrea quirúrgica, concretament les infermeres de quiròfan i les infermeres de les especialitats de cirurgia que participin en el projecte.
Protocol de lestudi
Sestablirà un protocol de verificació amb recomanacions clares de les dades que cal recollir en format checklist.El propòsit daquest pas és assegurar que tota la informació rellevant referent al pacient i al procediment que se li ha de practicar està disponible abans de la cirurgia i que és revisat pel equip perioperatori i que la informació discrepant o perduda serà resolta abans de iniciar el procediment. (AORN journal 2006)
Les tasques a realitzar per cada membre de lequip estaran descrites al protocol, la infermera de cada unitat participant serà responsable de lompliment del checklit per tal de confirmar que totes les intervencions han estat realitzades i documentades. Una vegada la infermera haurà comprovat que tots els ítems del formulari estan correctes.
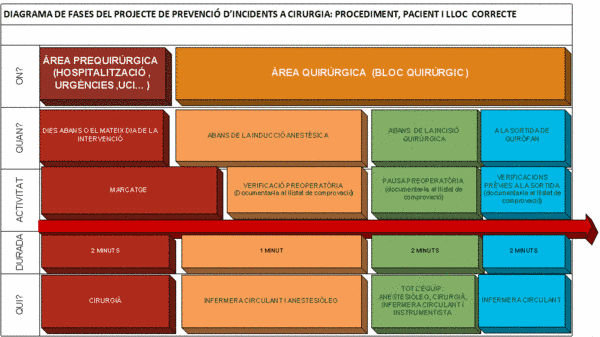
El protocol que es vol implantar sadaptarà al protocol universal de la JCAHO, el qual sha aplicat ja en altres estudis a nivell mundial. Tal com sha comentat, saplicarà el protocol en funció de les tres fases més rellevants daquest.
- Senyalització de la zona que sha dintervenir
- Verificació preoperatòria (abans de la inducció anestèsica)
- Pausa preoperatòria (abans de la incisió quirúrgica)
- Verificació a la sortida de quiròfan (abans del trasllat del pacient post operat)
Estratègies dimplantació del protocol
Laplicació del protocol definitiu es realitzarà mitjançant la implantació de diverses estratègies dintervenció, entre les quals cal destacar laplicació dun checklist i difusió de material divulgatiu i de recordatori.
Part de les estratègies dimplantació es realitzaran mitjançant la difusió de material informatiu, en forma de pòsters i tríptics, als centres participants en el projecte, també es prepararan sessions formatives que es realitzaran a tot lequip de professionals que tinguin una relació directa amb el pacient durant el període establert per la implementació del protocol. Durant les sessions formatives sexplicarà com utilitzar leina dimplementació del protocol.
- Sessions Formatives
- Llistat de comprovació
- Difusió de pòsters i tríptics
3. RESULTATS
3.1. Avaluació interna
- Es designarà un responsable de cada unitat, amb experiència clínica i que es comprometi a participar en les reunions esmentades anteriorment, a difondre el programa a lhospital, així com també a desenvolupar les tasques davaluació que es mencionen a continuació.
- Lavaluació interna es durà a terme mitjançant:
- Enquesta de contextualització
- observació directa (observació del procés + graella de recollida de dades)
- la revisió dhistòries clíniques
- Lequip tècnic de lInstitut Avedis Donabedian realitzarà sessions formatives i facilitarà eines de treball necessàries a tots els avaluadors interns amb lobjectiu d homogeneïtzar els mètodes a utilitzar i assegurar la fiabilitat de les dades en tots els hospitals.Indicadors que s avaluaran:
- % Compliment de tots els elements del formulari
- % Compliment de cadascun dels elements del formulari
- % Compliment de cadascun dels moments del protocol
- Observació directa de cada moment del procés (verificació, senyalització, pausa preoperatoria, verificació a la sortida de quiròfan)
4. SUPORT I SEGUIMENT DE LES ACCIONS DIMPLANTACIÓ
Soferiran un conjunt de mesures de suport a tots els centres participants, per tal de facilitar el procés dimplantació de les estratègies dintervenció als centres.